La prevenzione del cancro al colon-retto passa anche da una dieta bilanciata in latte e derivati
Cancro al colon-retto: i risultati di uno studio osservazionale trentennale evidenzia l’importanza di intervenire con strategie dietetiche mirate nei pazienti oncologici e quanto una dieta opportunamente bilanciata in latte e derivati possa avere in termini di prevenzione.
SOMMARIO USCITA 107:
- CRC e stili di vita
- Attenzione a questi fattori di rischio
- Aspetti epidemiologici del CRC
- Aumento del consumo di latte e riduzione del rischio di CRC: una possibile spiegazione
- Quale tipo di latte per ridurre il rischio di CRC?
- Il CRC in Italia
La lotta e la prevenzione del cancro al colon-retto (CRC) rappresentano una delle più grandi sfide del nostro tempo. Sebbene la dieta povera di latte e derivati latto-caseari rappresenti il terzo fattore di rischio globale per il cancro al colon-retto, storicamente c’è sempre stata una scarsa comprensione dell’impatto di questi alimenti in termini di burden ed epidemiologia.
Una recente analisi osservazionale longitudinale pubblicata su Frontiers in Nutrition ha analizzato i dati raccolti dallo studio Global Burden of Disease tra il 1990 e il 2019 facendo, finalmente, luce su tali aspetti ed evidenziando come sia necessario intervenire con strategie dietetiche mirate nei pazienti oncologici, insieme ad adeguate campagne di sensibilizzazione per trasmettere l’importanza che una dieta opportunamente bilanciata in latte e derivati possa avere in termini di prevenzione.
CRC E STILI DI VITA
Il cancro del colon-retto (CRC) è la seconda neoplasia maligna più diffusa e la terza causa di morte correlata al cancro a livello globale: nel 2019 ha rappresentato oltre 2,1 milioni (7%) di tutti i nuovi casi di cancro, con un impatto pari a circa un milione di decessi (1).
La distribuzione epidemiologica del CCRC è fortemente influenzata da aspetti socioeconomici, con tassi di incidenza e mortalità più elevati in Europa, Oceania e Nord America (2, 3, 4). Tuttavia, si osserva un preoccupante aumento dell’incidenza del CRC anche in quei paesi con indice sociodemografico (SDI) medio-alto, come l’Asia orientale, l’Europa orientale e Sud America: paradossalmente, i miglioramenti economici e i cambiamenti nei modelli alimentari e negli stili di vita correlati al crescente benessere stanno impattando negativamente dal punto di vista oncologico (5, 6). Di conseguenza, il CRC rimane una sfida economica e medica significativa a livello sempre più globale.
Oltre ai fattori legati agli stili di vita, lo sviluppo maligno del CRC appare essere comunque legato ad aspetti di natura genetica, ambientali, metabolici ed alimentari (7).
- Il cancro del colon-retto è una patologia con un pesantissimo impatto globale in costante diffusione nei paesi in crescita sociodemografica.
- Insieme al fumo di sigaretta e al ridotto apporto di calcio e cereali, una dieta carente in latte appare essere tra i principali fattori di rischio per il cancro al colon-retto.
- I dati tra il 1990 e il 2019 correlano un inadeguato consumo di latte con l’aumento del rischio di cancro del colon-retto
ATTENZIONE A QUESTI FATTORI DI RISCHIO
Nello studio Global Burden of Disease (GBD) del 2019, è emerso come i tre fattori di rischio maggiormente correlabili con il CRC siano rappresentati dal fumo di sigaretta (12,9%), una dieta povera in cereali integrali (15,8%) e latte (15,3%) (8). Il rischio attribuibile a una dieta povera di latte, in particolare, ha superato il rischio attribuibile a una dieta ricca di carni lavorate, nonostante il tasso di popolazione che consuma regolarmente carni si stia progressivamente riducendo.
Il latte, in quanto alimento economico e comunemente consumato in tutto il mondo, può fornire una varietà di macronutrienti, micronutrienti e componenti bioattivi che sono fondamentali per la crescita e lo sviluppo (9, 10). Inoltre, il latte offre vari potenziali vantaggi per la salute, tra cui attività antitumorale, antinfiammatoria, antiossidante, anti-grasso, anti-ipertensione, anti-iperglicemia e anti-osteoporosi (11).
Una recente meta-analisi di 15 studi di coorte che hanno coinvolto 11.733 individui ha scoperto che un consumo maggiore di latte e latticini può essere associato a un rischio ridotto di CRC (12). L’American Institute for Cancer Research e il World Cancer Research Fund hanno, in aggiunta, evidenziato come il consumo di latte possa ridurre l’incidenza di CRC (13). Questa evidenza si scontra con abitudini alimentari diffuse, in cui il consumo di latte non raggiunge, tuttavia, i livelli di assunzione giornaliera raccomandati. A ciò si associa poi la importante carenza di dati epidemiologici aggiornati, che potrebbero analizzare la correlazione tra rischio di CRC e una dieta povera in latte e derivati latto-caseari.
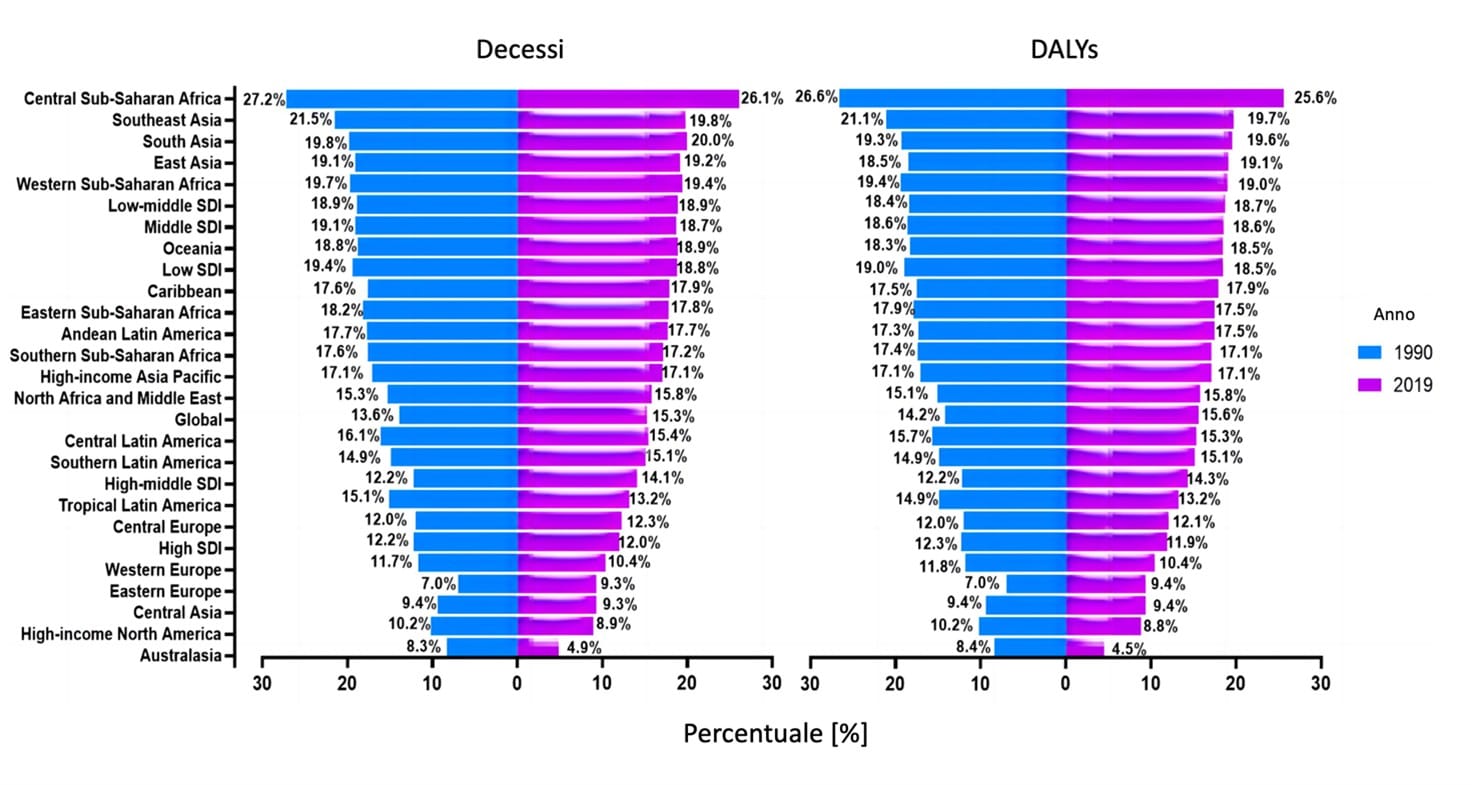
Figura 1 – Percentuale di decessi per cancro del colon-retto e DALY attribuibili a una dieta povera di latte a livello globale e in 26 regioni GBD nel 1990 e nel 2019. DALY, anni di vita aggiustati per disabilità; GBD, Global Burden of Disease Study. (modificato da 15).
ASPETTI EPIDEMIOLOGICI DEL CRC
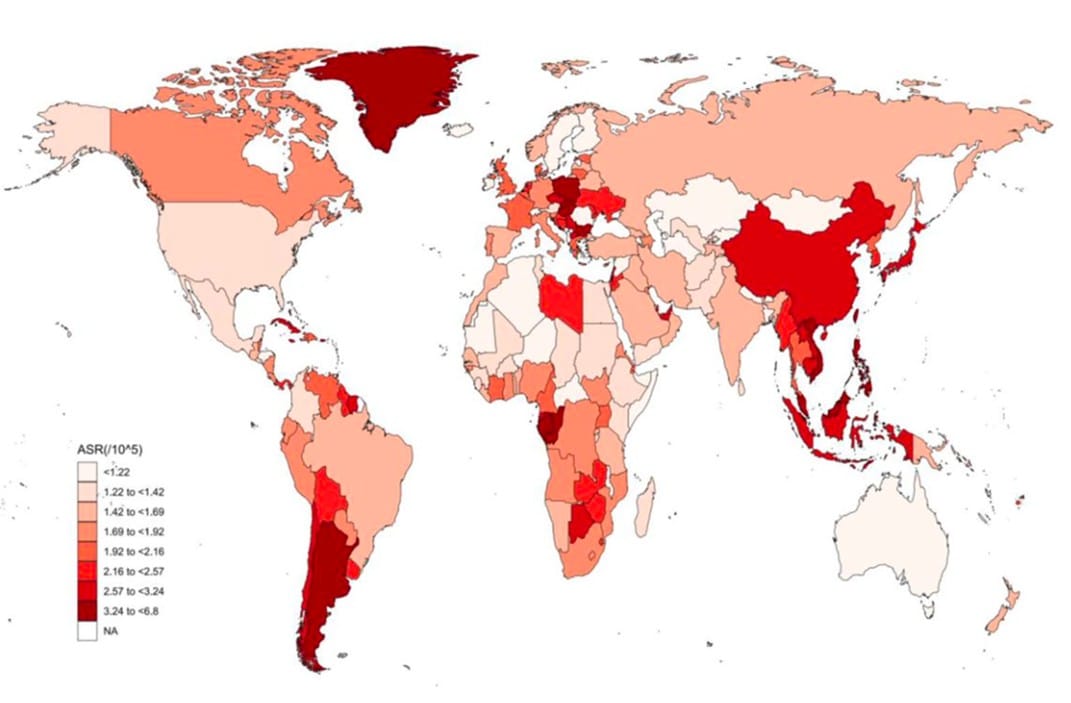
Dall’analisi del database del GBD emerge come nel 2019, geograficamente, l’Asia orientale abbia il numero più alto di decessi complessivi correlati al CRC [52.877 (95% UI = 35.241–71.142)] e DALY [1.281.310 (95% UI = 851.746–1.717.804)] associati a una dieta povera di latte (15).
Sempre nel 2019, l’Australasia (insieme di Australia, Nuova Guinea, Nuova Zelanda e altre isole minori) ha, invece, esibito il tasso minimo. Tra il 1990 e il 2019 l’Australasia ha, in particolare, registrato i maggiori tassi di diminuzione dell’incidenza del CRC, e del tasso di mortalità standardizzato per età (ASMR) contrariamente al trend costantemente in crescita della regione asiatica orientale.
L’Africa subsahariana centrale, il Sud-est asiatico e l’Asia meridionale hanno, infine, registrato la percentuale più alta di decessi per CRC e DALY legati al basso consumo di latte nel 1990, mentre l’Europa orientale, l’Australasia, l’Asia centrale e il Nord America ad alto reddito hanno registrato le percentuali più basse (15).
L’analisi condotta da Zhang et al, e pubblicata recentemente su Frontiers in Nutrition, evidenzia come, su scala globale, il numero di decessi correlati al CRC e di DALY attribuibili a una dieta povera di latte sia aumentato, rispettivamente, del 130,5% e del 115,4% tra il 1990 e il 2019, con una distribuzione del peso del CRC estremamente variabile tra diversi paesi e regioni (15).
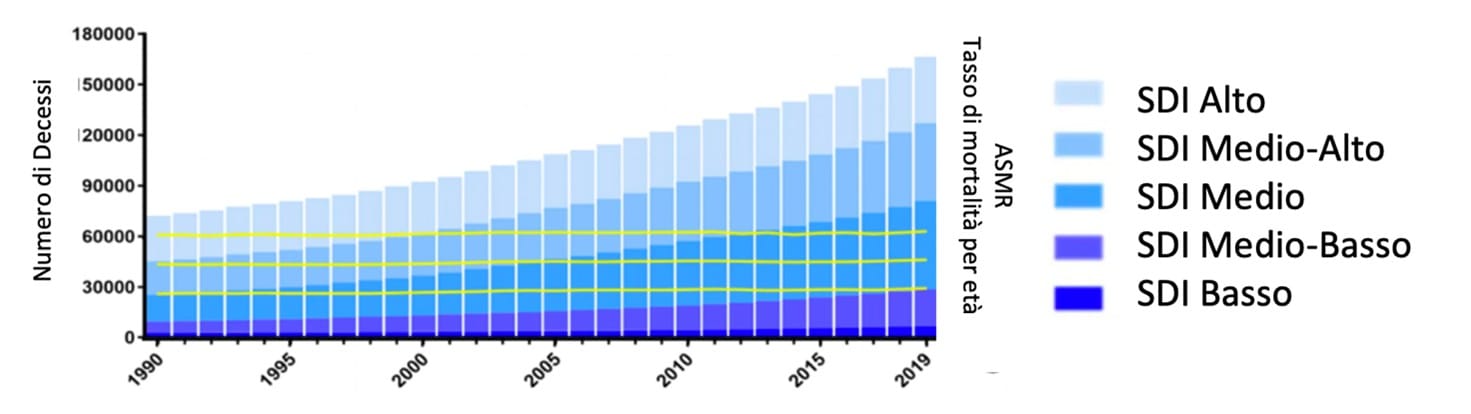
Figura 3 – Numero e tasso di decessi per cancro colorettale attribuibili a una dieta povera di latte dal 1990 al 2019 per livello di incremento sociodemografico (SDI). Le barre rappresentano il numero di decessi per cancro colorettale attribuibili a una dieta povera di latte dal 1990 al 2019 colorati per livello SDI (modificato da 15).
In aggiunta, il tasso di mortalità correlato all’età associato al CRC, attribuibile a una dieta povera di latte, appare più significativo nelle regioni con indice di sviluppo demografico più elevato (medio-alto). L’Asia orientale, e in particolare la Cina, registra il numero più elevato di decessi correlati al CRC e di DALY attribuibili a una dieta povera di latte con una maggiore incidenza nel sesso maschile rispetto alle donne e negli anziani piuttosto che nei giovani.
Questi risultati hanno colmato il divario nel carico globale di CRC attribuibile a una dieta povera di latte, enfatizzando l’importanza di aumentare l’assunzione di latte, fornendo quindi prove inequivocabili ai decisori politici per attuare strategie dietetiche appropriate finalizzate alla gestione ottimizzata dei pazienti con CRC.
Bibliografia
1. Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, et al. Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. (2021) 71:209–49. doi: 10.3322/caac.21660
2. Aarts MJ, Lemmens VE, Louwman MW, Kunst AE, Coebergh JW. Socioeconomic status and changing inequalities in colorectal cancer? A review of the associations with risk, treatment and outcome. Eur J Cancer. (2010) 46:2681–95. doi: 10.1016/j. ejca.2010.04.026
3. Morgan E, Arnold M, Gini A, Lorenzoni V, Cabasag CJ, Laversanne M, et al. Global burden of colorectal cancer in 2020 and 2040: incidence and mortality estimates from GLOBOCAN. Gut. (2023) 72:338–44. doi: 10.1136/gutjnl-2022-327736
4. Hu S, Li Y, Zhu W, Liu J, Wei S. Global, region and national trends and age-period- cohort effects in colorectal cancer burden from 1990 to 2019, with predictions to 2039. Environ Sci Pollut Res Int. (2023) 30:83245–59. doi: 10.1007/s11356-023-28223-3
5. Keum N, Giovannucci E. Global burden of colorectal cancer: emerging trends, risk factors and prevention strategies. Nat Rev Gastroenterol Hepatol. (2019) 16:713–32. doi: 10.1038/s41575-019-0189-8
6. Awedew AF, Asefa Z, Belay WB. Burden and trend of colorectal cancer in 54 countries of Africa 2010–2019: a systematic examination for Global Burden of Disease. BMC Gastroenterol. (2022) 22:204. doi: 10.1186/s12876-022-02275-0
7. Deng Y, Wei B, Zhai Z, Zheng Y, Yao J, Wang S, et al. Dietary risk-related colorectal cancer burden: estimates from 1990 to 2019. Front Nutr. (2021) 8:690663. doi: 10.3389/ fnut.2021.690663
8. Liu Y, Zhang C, Wang Q, Wu K, Sun Z, Tang Z, et al. Temporal trends in the disease burden of colorectal cancer with its risk factors at the global and national level from 1990 to 2019, and projections until 2044. Clin Epidemiol. (2023) 15:55–71. doi: 10.2147/CLEP. S388323
9. GBD 2019 Colorectal Cancer Collaborators. Global, regional, and national burden of colorectal cancer and its risk factors, 1990–2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet Gastroenterol Hepatol. (2022) 7:627–47. doi: 10.1016/s2468-1253(22)00044-9
10. Michaëlsson K, Wolk A, Langenskiöld S, Basu S, Warensjö Lemming E, Melhus H, et al. Milk intake and risk of mortality and fractures in women and men: cohort studies. BMJ. (2014) 349:g6015. doi: 10.1136/bmj.g6015
11. Zhang X, Chen X, Xu Y, Yang J, Du L, Li K, et al. Milk consumption and multiple health outcomes: umbrella review of systematic reviews and meta-analyses in humans. Nutr Metab. (2021) 18:7. doi: 10.1186/s12986-020-00527-y
12. Barrubés L, Babio N, Becerra-Tomás N, Rosique-Esteban N, Salas-Salvadó J. Association between dairy product consumption and colorectal cancer risk in adults: a systematic review and meta-analysis of epidemiologic studies. Adv Nutr. (2019) 10:S190–s211. doi: 10.1093/advances/nmy114
13. Malcomson FC, Wiggins C, Parra-Soto S, Ho FK, Celis-Morales C, Sharp L, et al. Adherence to the 2018 World Cancer Research Fund/American Institute for Cancer Research Cancer Prevention Recommendations and cancer risk: a systematic review and meta-analysis. Cancer. (2023) 129:2655–70. doi: 10.1002/cncr.34842
14. Murray CJL, Aravkin AY, Zheng P, Abbafati C, Abbas KM, Abbasi-Kangevari M, et al. Global burden of 87 risk factors in 204 countries and territories, 1990–2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. (2020) 396:1223–49. doi: 10.1016/S0140-6736(20)30752-2
15. Zhang X, Zhang X, Li R, et al. Global, regional, and national analyses of the burden of colorectal cancer attributable to diet low in milk from 1990 to 2019: longitudinal observational study. Front Nutr. 2024 Jul 22;11:1431962. doi: 10.3389/fnut.2024.1431962.
16. Pufulete M. Intake of dairy products and risk of colorectal neoplasia. Nutr Res Rev. (2008) 21:56–67. doi: 10.1017/s0954422408035920
17. Aune D, Lau R, Chan DSM, Vieira R, Greenwood DC, Kampman E, et al. Dairy products and colorectal cancer risk: a systematic review and meta-analysis of cohort studies. Ann Oncol. (2012) 23:37–45. doi: 10.1093/annonc/mdr269
18. Kim H, Hur J, Wu K, Song M, Wang M, Smith-Warner SA, et al. Total calcium, dairy foods and risk of colorectal cancer: a prospective cohort study of younger US women. Int J Epidemiol. (2023) 52:87–95. doi: 10.1093/ije/dyac202
19. Ricklefs-Johnson K, Pikosky MA. Perspective: the benefits of including flavored Milk in healthy dietary patterns. Adv Nutr. (2023) 14:959–72. doi: 10.1016/j. advnut.2023.06.002
20. GBD 2017 Diet Collaborators. Health effects of dietary risks in 195 countries, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet. (2019) 393:1958–72. doi: 10.1016/S0140-6736(19)30041-8
21. Liu C, Zheng S, Gao H, Yuan X, Zhang Z, Xie J, et al. Causal relationship of sugar- sweetened and sweet beverages with colorectal cancer: a Mendelian randomization study. Eur J Nutr. (2023) 62:379–83. doi: 10.1007/s00394-022-02993-x
22. Barrubés L, Babio NA-O, Mena-Sánchez G, Toledo E, Ramírez-Sabio JB, Estruch R, et al. Dairy product consumption and risk of colorectal cancer in an older Mediterranean population at high cardiovascular risk. Int J Cancer. (2018) 143:1356–66. doi: 10.1002/ijc.31540
23. Um CA-O, Prizment A, Hong CP, Lazovich D, Bostick RM. Associations of calcium and dairy product intakes with all-cause, all-cancer, colorectal cancer and CHD mortality among older women in the Iowa Women’s Health Study. Br J Nutr. (2019) 121:1188–200. doi: 10.1017/S000711451900045X
24. Vargas AJ, Thompson PA. Diet and nutrient factors in colorectal cancer risk. Nutr Clin Pract. (2012) 27:613–23. doi: 10.1177/0884533612454885
25. Ministero della Salute – I Numeri del Cancro in Italia, 2023. www.aiom.it/wp-content/uploads/2023/12/2023_AIOM_NDC-web.pdf